Artykuł odpowie na Twoje obawy dotyczące bezpieczeństwa tomografii komputerowej z kontrastem dla nerek, dostarczając rzetelnych informacji o ryzyku, sposobach jego minimalizacji oraz kluczowych krokach przygotowawczych. Dowiesz się, jak chronić swoje nerki i świadomie podejść do badania.
Bezpieczeństwo tomografii z kontrastem dla nerek kluczowe informacje dla pacjenta
Poniżej znajdziesz najważniejsze informacje dotyczące bezpieczeństwa badania TK z kontrastem dla nerek, ze szczególnym uwzględnieniem grup ryzyka, kluczowych środków ostrożności i metod minimalizowania zagrożenia:- Nefropatia pokontrastowa (CI-AKI) to główne ryzyko, definiowane jako wzrost kreatyniny o ≥0,3 mg/dl lub o 50% po podaniu kontrastu.
- Główne grupy ryzyka to osoby z przewlekłą chorobą nerek (eGFR < 30), cukrzycą z nefropatią, odwodnieniem, w podeszłym wieku, z niewydolnością serca lub przyjmujące leki nefrotoksyczne.
- U osób ze zdrowymi nerkami (eGFR > 60 ml/min/1,73m²) ryzyko uszkodzenia nerek przez kontrast jest minimalne lub nieistniejące.
- Kluczowe dla oceny ryzyka jest badanie kreatyniny i wskaźnika eGFR przed badaniem, które jest ważne zazwyczaj 7-21 dni.
- Najważniejszą metodą profilaktyki jest odpowiednie nawodnienie pacjenta przed i po badaniu (dożylne 0,9% NaCl lub picie 1,5-2 litrów wody).
- Pacjenci przyjmujący metforminę z eGFR > 30 ml/min/1,73m² nie muszą jej odstawiać; przy niższym eGFR lub ostrej niewydolności nerek należy odstawić na 48 godzin.
- Nowoczesne środki kontrastowe (niskoosmolarne i izoosmolarne) są znacznie bezpieczniejsze dla nerek niż starsze generacje.
Rola kontrastu w tomografii komputerowej
Tomografia komputerowa (TK) to niezwykle cenne narzędzie diagnostyczne, które pozwala zajrzeć w głąb organizmu i uzyskać szczegółowe obrazy struktur wewnętrznych. W wielu przypadkach, aby te obrazy były jeszcze bardziej precyzyjne i dostarczały maksymalnej ilości informacji, konieczne jest zastosowanie środka kontrastowego. Środek ten, zazwyczaj na bazie jodu, podawany jest dożylnie i ma za zadanie zwiększyć kontrast pomiędzy różnymi tkankami. Dzięki niemu lekarze mogą znacznie lepiej uwidocznić naczynia krwionośne, guzy, stany zapalne czy inne patologiczne zmiany, które bez kontrastu mogłyby pozostać niewidoczne lub trudne do zinterpretowania. W mojej praktyce widzę, jak często to właśnie kontrast pozwala na postawienie trafnej diagnozy i zaplanowanie skutecznego leczenia, zwłaszcza w onkologii czy diagnostyce chorób naczyniowych.
Jak kontrast wpływa na organizm i dlaczego nerki są tak ważne w tym procesie?
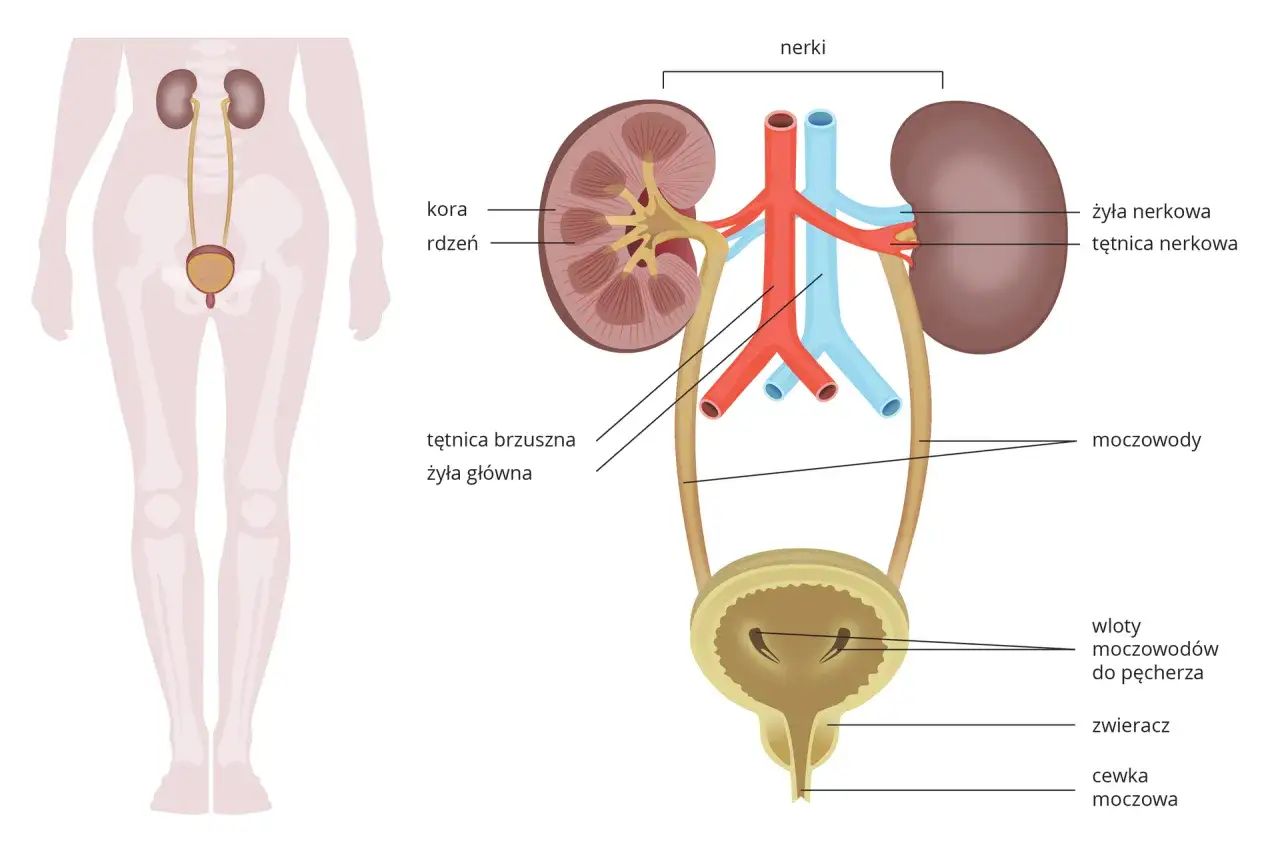
Gdy środek kontrastowy zostanie podany dożylnie, szybko rozprowadza się po całym organizmie wraz z krwią. Jego cząsteczki mają zdolność do pochłaniania promieniowania rentgenowskiego w większym stopniu niż otaczające tkanki, co sprawia, że na obrazach TK widoczne są jako jaśniejsze struktury. Po spełnieniu swojej roli diagnostycznej, kontrast musi zostać usunięty z organizmu. I tu właśnie kluczową rolę odgrywają nerki. Są one głównym organem odpowiedzialnym za filtrowanie krwi i wydalanie zbędnych substancji, w tym środków kontrastowych, wraz z moczem. To dlatego ich prawidłowe funkcjonowanie jest tak istotne przed i po badaniu z kontrastem zdrowe nerki efektywnie i bezpiecznie usuwają kontrast, minimalizując ryzyko jego zalegania w organizmie.
Czy tomografia z kontrastem zagraża twoim nerkom?
Obawy dotyczące wpływu kontrastu na nerki są naturalne i uzasadnione, zwłaszcza gdy słyszymy o potencjalnych powikłaniach. Głównym ryzykiem, o którym mówimy w kontekście nerek, jest tak zwana nefropatia pokontrastowa (CI-AKI). Jest to stan, w którym po podaniu środka kontrastowego dochodzi do pogorszenia funkcji nerek. Najczęściej definiuje się ją jako wzrost stężenia kreatyniny w surowicy o ≥0,3 mg/dl lub o 50% w stosunku do wartości wyjściowej, co następuje w ciągu 48-72 godzin po badaniu. To ryzyko dotyczy przede wszystkim osób z już istniejącymi problemami z nerkami oraz tych, którzy mają dodatkowe czynniki obciążające, o których opowiem szczegółowo poniżej.
Grupy podwyższonego ryzyka: kto powinien zachować szczególną ostrożność?
- Przewlekła choroba nerek (PChN): To najważniejszy czynnik ryzyka, zwłaszcza gdy wskaźnik przesączania kłębuszkowego (eGFR) wynosi poniżej 30 ml/min/1,73m². Im niższy eGFR, tym większe ryzyko.
- Cukrzyca: Szczególnie pacjenci z długotrwałą cukrzycą i już rozwiniętą nefropatią cukrzycową są bardziej narażeni.
- Odwodnienie: Niewystarczające nawodnienie organizmu przed badaniem znacząco zwiększa ryzyko uszkodzenia nerek.
- Podeszły wiek: Osoby powyżej 75. roku życia często mają naturalnie obniżoną funkcję nerek, co czyni je bardziej wrażliwymi na kontrast.
- Niewydolność serca: Pacjenci z niewydolnością serca są w grupie podwyższonego ryzyka ze względu na często współistniejące problemy z krążeniem i nerkami.
- Przyjmowanie leków nefrotoksycznych: Niektóre leki, takie jak niesteroidowe leki przeciwzapalne (NLPZ) czy pewne antybiotyki, mogą dodatkowo obciążać nerki, zwiększając ryzyko w połączeniu z kontrastem.
- Duża objętość podanego kontrastu: Im większa ilość środka kontrastowego, tym potencjalnie większe obciążenie dla nerek.
Statystyki i fakty: jak częste jest faktyczne uszkodzenie nerek?
Warto spojrzeć na to ryzyko z odpowiedniej perspektywy. Chociaż nefropatia pokontrastowa jest realnym zagrożeniem, jej częstość występowania różni się znacząco w zależności od stanu zdrowia pacjenta. U osób z prawidłową funkcją nerek, czyli z eGFR powyżej 60 ml/min/1,73m², ryzyko uszkodzenia nerek przez kontrast jest uznawane za minimalne lub wręcz nieistniejące. To bardzo ważna informacja, która często uspokaja moich pacjentów. Problemy pojawiają się głównie w grupach ryzyka, dlatego tak istotna jest staranna kwalifikacja do badania i odpowiednie przygotowanie, o czym będę mówić dalej.
Kreatynina i eGFR: klucz do bezpiecznej tomografii
Zanim przystąpimy do badania TK z kontrastem, lekarz zawsze zleci Ci badanie krwi, a konkretnie oznaczenie poziomu kreatyniny. Kreatynina to produkt przemiany materii mięśni, który jest wydalany przez nerki. Jej poziom we krwi jest więc doskonałym wskaźnikiem ich pracy. Na podstawie wyniku kreatyniny, wieku, płci i rasy pacjenta, obliczany jest wskaźnik eGFR (estimated Glomerular Filtration Rate), czyli szacunkowy wskaźnik przesączania kłębuszkowego. To właśnie eGFR jest kluczowym parametrem, który pozwala ocenić, jak sprawnie Twoje nerki filtrują krew i tym samym, czy są w stanie bezpiecznie usunąć środek kontrastowy z organizmu. Bez tej informacji podanie kontrastu byłoby nieodpowiedzialne.
Jak interpretować wyniki kreatyniny i co oznacza wskaźnik eGFR?
Wskaźnik eGFR informuje nas o wydolności nerek. Przyjmuje się, że:
- eGFR powyżej 90 ml/min/1,73m²: Nerki pracują prawidłowo. Ryzyko nefropatii pokontrastowej jest minimalne.
- eGFR 60-89 ml/min/1,73m²: Funkcja nerek jest lekko obniżona, ale nadal w normie. Ryzyko jest niskie.
- eGFR 30-59 ml/min/1,73m²: Umiarkowana niewydolność nerek. Wymaga to szczególnej ostrożności, odpowiedniego nawodnienia i często rozważenia alternatyw.
- eGFR poniżej 30 ml/min/1,73m²: Ciężka niewydolność nerek. W takich przypadkach podanie kontrastu jest zazwyczaj przeciwwskazane lub wymaga bardzo ścisłej oceny korzyści i ryzyka, a także intensywnej profilaktyki.
Warto pamiętać, że same wartości kreatyniny mogą się różnić w zależności od laboratorium i norm referencyjnych, dlatego zawsze najważniejsza jest interpretacja eGFR.
Jak długo ważne jest badanie kreatyniny przed TK?
Często spotykam się z pytaniem pacjentów o ważność badania kreatyniny. Zazwyczaj wynik badania kreatyniny i eGFR jest ważny od 7 do 21 dni przed planowanym badaniem TK z kontrastem. Dokładny okres ważności może jednak różnić się w zależności od wewnętrznych procedur danej placówki medycznej oraz, co ważniejsze, od indywidualnego stanu klinicznego pacjenta. Jeśli Twój stan zdrowia uległ zmianie (np. wystąpiła ostra choroba, odwodnienie), lekarz może zlecić ponowne badanie, nawet jeśli poprzednie mieściło się w standardowym okresie ważności. Zawsze upewnij się w placówce, w której masz mieć badanie, jaki okres ważności obowiązuje.
Jak przygotować się do tomografii z kontrastem i chronić nerki?
Odpowiednie przygotowanie to podstawa bezpieczeństwa. Kluczową rolę w ochronie nerek odgrywa nawodnienie. Z mojego doświadczenia wynika, że to jeden z najskuteczniejszych i najprostszych sposobów na minimalizowanie ryzyka nefropatii pokontrastowej.
- Dla pacjentów szpitalnych: Często stosuje się dożylne podanie 0,9% roztworu NaCl (soli fizjologicznej) przed i po badaniu. To pomaga nerkom w sprawniejszym wydalaniu kontrastu.
- Dla pacjentów ambulatoryjnych: Zalecam picie dużej ilości płynów około 1,5-2 litrów wody w dniu badania oraz w dniu następnym. Unikaj kawy, mocnej herbaty i alkoholu, które mogą działać odwadniająco. Pamiętaj, aby pić wodę małymi łykami, regularnie, a nie jednorazowo dużą ilość.
Dobre nawodnienie "przepłukuje" nerki, ułatwiając im pracę i zmniejszając stężenie kontrastu w kanalikach nerkowych.
Leki a kontrast: o czym musisz poinformować lekarza?
Zawsze, ale to zawsze, musisz poinformować lekarza kierującego na badanie oraz personel radiologiczny o wszystkich przyjmowanych lekach, zarówno tych na receptę, jak i tych dostępnych bez niej, a także o suplementach diety. Szczególnie ważne są leki o potencjalnym działaniu nefrotoksycznym, czyli takie, które mogą obciążać nerki. Do tej grupy należą wspomniane już niesteroidowe leki przeciwzapalne (NLPZ, np. ibuprofen, naproksen), niektóre antybiotyki, leki na nadciśnienie (zwłaszcza inhibitory ACE i sartany) czy diuretyki. Lekarz oceni, czy konieczne jest czasowe odstawienie któregoś z tych leków przed badaniem lub modyfikacja dawki.
Metformina i cukrzyca: czy konieczne jest odstawienie leku?
Pacjenci z cukrzycą przyjmujący metforminę często mają pytania dotyczące jej odstawienia przed badaniem z kontrastem. Zgodnie z aktualnymi wytycznymi, podejście jest następujące:
- Jeśli Twój eGFR wynosi powyżej 30 ml/min/1,73m²: W większości przypadków nie ma konieczności odstawiania metforminy. Ryzyko jest niskie.
- Jeśli Twój eGFR wynosi poniżej 30 ml/min/1,73m² lub masz ostrą niewydolność nerek: Należy odstawić metforminę przed badaniem. Lekarz poinformuje Cię, na jak długo. Zazwyczaj zaleca się wznowienie jej przyjmowania po 48 godzinach od podania kontrastu, ale tylko po ponownej ocenie funkcji nerek i upewnieniu się, że nie doszło do jej pogorszenia.
To bardzo ważne, abyś nie podejmował decyzji o odstawieniu metforminy samodzielnie, zawsze skonsultuj to z lekarzem prowadzącym lub radiologiem.
Przebieg badania z kontrastem: co musisz wiedzieć?
Samo badanie tomografii komputerowej z kontrastem jest zazwyczaj szybkie i bezbolesne. Środek kontrastowy podawany jest dożylnie, najczęściej przez wenflon założony w zgięciu łokciowym. W momencie podania możesz odczuwać kilka charakterystycznych, ale zupełnie normalnych reakcji:
- Uczucie ciepła: Kontrast często wywołuje uczucie ciepła, które rozchodzi się po całym ciele, od miejsca podania, przez klatkę piersiową, aż po krocze. To normalna reakcja naczyń krwionośnych.
- Metaliczny smak w ustach: Wielu pacjentów zgłasza metaliczny lub gorzki posmak w ustach.
- Lekkie nudności: U niektórych osób mogą pojawić się lekkie nudności, rzadziej wymioty.
- Uczucie parcia na mocz: Jest to również częste i normalne odczucie.
Wszystkie te objawy są zazwyczaj krótkotrwałe i mijają po kilku minutach. Personel medyczny będzie monitorował Twoje samopoczucie przez cały czas trwania badania i jest przygotowany na ewentualne, choć rzadkie, reakcje alergiczne.
Nowoczesne środki kontrastowe: czy są bezpieczniejsze dla nerek?
Zdecydowanie tak! Medycyna nieustannie się rozwija, a wraz z nią środki kontrastowe. Obecnie w użyciu są głównie nowoczesne środki kontrastowe, które dzielimy na niskoosmolarne i izoosmolarne. Ich skład chemiczny został zoptymalizowany w taki sposób, aby były one znacznie bezpieczniejsze dla nerek niż starsze generacje. Mają one mniejszy wpływ na komórki nerek i są lepiej tolerowane przez organizm, co znacząco minimalizuje ryzyko wystąpienia nefropatii pokontrastowej. To kolejny powód, dla którego, przy odpowiedniej kwalifikacji, badanie z kontrastem jest procedurą o wysokim profilu bezpieczeństwa.
Co się dzieje z kontrastem w organizmie po zakończeniu badania?
Po zakończeniu badania i uzyskaniu wszystkich niezbędnych obrazów, środek kontrastowy jest systematycznie eliminowany z Twojego organizmu. Jak już wspomniałam, główną rolę w tym procesie odgrywają nerki. Zazwyczaj większość kontrastu zostaje wydalona z moczem w ciągu kilku godzin od podania, a niemal całość w ciągu 24 godzin. Dlatego tak ważne jest, aby po badaniu kontynuować nawadnianie, co przyspieszy ten proces i pomoże nerkom w ich pracy.
Po badaniu: zalecenia i obserwacja
Po badaniu z kontrastem zazwyczaj możesz wrócić do swoich codziennych aktywności, chyba że lekarz zaleci inaczej. Najczęściej nefropatia pokontrastowa przebiega bezobjawowo, a jedynym wskaźnikiem jej wystąpienia jest wzrost poziomu kreatyniny w badaniach laboratoryjnych. Niemniej jednak, w bardzo rzadkich, ciężkich przypadkach, mogą wystąpić objawy, które powinny wzbudzić Twój niepokój i skłonić do natychmiastowego kontaktu z lekarzem. Należą do nich:
- Skąpomocz lub bezmocz: Zmniejszenie lub całkowity brak oddawania moczu.
- Objawy ostrej niewydolności nerek: Takie jak obrzęki, duszności, ogólne osłabienie, nudności, zaburzenia świadomości.
Podkreślam jednak, że są to sytuacje ekstremalnie rzadkie, zwłaszcza u pacjentów odpowiednio przygotowanych i zakwalifikowanych.
Jak wspierać nerki w eliminacji kontrastu z organizmu?
Najlepszym i najprostszym sposobem na wspieranie nerek w eliminacji kontrastu jest kontynuacja odpowiedniego nawodnienia. Pij dużo wody przez resztę dnia po badaniu i w dniu następnym. Unikaj napojów alkoholowych i kofeiny, które mogą działać odwadniająco. Jeśli nie masz przeciwwskazań zdrowotnych, możesz pić wodę mineralną, herbatki ziołowe czy soki owocowe. Celem jest "przepłukanie" nerek i zapewnienie im optymalnych warunków do pracy.
Kiedy należy wykonać kontrolne badania krwi?
U pacjentów z grup podwyższonego ryzyka, zwłaszcza tych z już istniejącą przewlekłą chorobą nerek, lekarz może zalecić wykonanie kontrolnego badania kreatyniny i eGFR po badaniu z kontrastem. Zazwyczaj takie badanie wykonuje się w ciągu 48-72 godzin po podaniu kontrastu, aby monitorować funkcję nerek i wcześnie wykryć ewentualne powikłania. Jeśli nie należysz do grupy ryzyka, kontrolne badania zazwyczaj nie są konieczne, ale zawsze warto dopytać o to swojego lekarza.
Alternatywy dla tomografii z kontrastem
W niektórych sytuacjach, w zależności od celu diagnostycznego, tomografia komputerowa bez kontrastu może być wystarczająca do postawienia diagnozy. Przykłady to ocena złamań kości, diagnostyka kamicy nerkowej (gdzie kontrast mógłby zaciemnić obraz kamieni), czy niektóre zmiany w płucach. Zawsze warto zapytać lekarza, czy w Twoim przypadku badanie bez kontrastu nie byłoby wystarczające. Decyzja o zastosowaniu kontrastu zawsze powinna być podyktowana potrzebą uzyskania jak najdokładniejszej diagnozy.
Rezonans magnetyczny z kontrastem: czy to bezpieczniejsza alternatywa dla nerek?
Rezonans magnetyczny (MRI) z kontrastem gadolinowym to inna metoda obrazowania, która w niektórych przypadkach może stanowić alternatywę dla TK z kontrastem jodowym. Kontrast gadolinowy ma inny profil ryzyka dla nerek. U pacjentów z ciężką niewydolnością nerek (eGFR poniżej 30 ml/min/1,73m²) istnieje bardzo rzadkie, ale poważne ryzyko rozwoju nefrogennego zwłóknienia układowego (NSF). Dlatego też, choć gadolin jest inaczej metabolizowany, nie zawsze jest to "bezpieczniejsza" alternatywa, a jedynie inna. Co więcej, TK i MRI mają różne wskazania diagnostyczne i nie zawsze jedno badanie może zastąpić drugie. Decyzję o wyborze metody zawsze podejmuje lekarz, biorąc pod uwagę stan pacjenta i cel badania.
Przeczytaj również: Co wykrywa badanie OCT i jak może uratować Twój wzrok
Kiedy badanie z kontrastem jest absolutnie niezbędne?
Pomimo potencjalnych ryzyk, w wielu przypadkach badanie z kontrastem jest absolutnie kluczowe dla precyzyjnej diagnozy i planowania leczenia. Bez kontrastu nie bylibyśmy w stanie dokładnie ocenić naczyń krwionośnych, zróżnicować niektórych guzów (np. nowotworowych od łagodnych), czy precyzyjnie określić zakresu stanów zapalnych. W onkologii, chirurgii czy kardiologii kontrast często decyduje o tym, czy diagnoza jest trafna, a leczenie skuteczne. W takich sytuacjach korzyści diagnostyczne przewyższają potencjalne ryzyko, zwłaszcza przy odpowiednim przygotowaniu i ocenie funkcji nerek.
Świadome i bezpieczne podejście do tomografii z kontrastem
Podsumowując, tomografia komputerowa z kontrastem to bezpieczna i niezwykle cenna procedura diagnostyczna, pod warunkiem, że zostanie przeprowadzona z należytą starannością i uwzględnieniem indywidualnego stanu zdrowia pacjenta. Kluczem do bezpieczeństwa jest odpowiednie przygotowanie, rzetelna ocena ryzyka na podstawie badań kreatyniny i eGFR, a także zastosowanie nowoczesnych środków kontrastowych. Jako Zofia Kotowicz, zawsze zachęcam moich pacjentów do aktywnego dialogu z lekarzem. Nie wahaj się zadawać pytań: "Dlaczego potrzebuję kontrastu?", "Jakie są moje wyniki kreatyniny i eGFR?", "Co mogę zrobić, aby chronić moje nerki?". Świadome podejście do badania pozwala na minimalizację obaw i zapewnia maksymalne bezpieczeństwo.