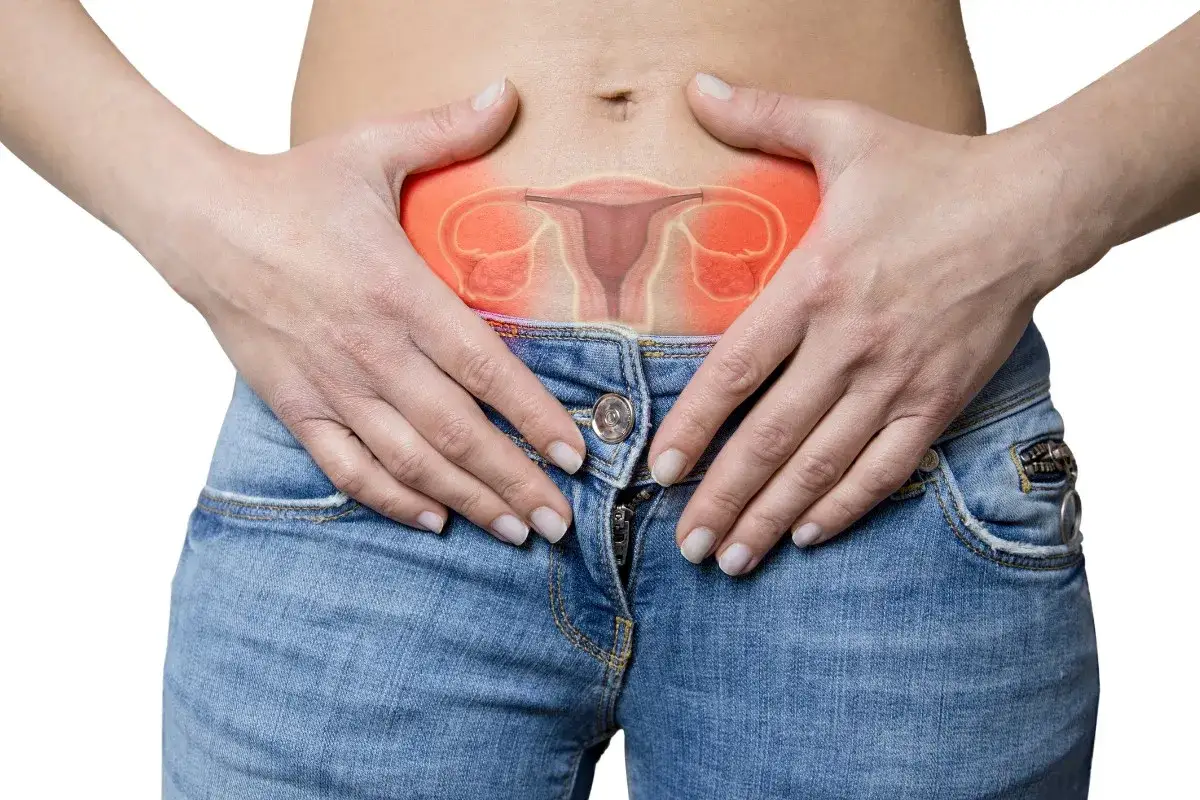
Ból jajnika promieniujący do nogi przed okresem co może oznaczać i kiedy do lekarza?
- Ból odczuwany w jajniku może promieniować do nogi z powodu wspólnego unerwienia narządów miednicy i kończyny dolnej.
- Dolegliwość może być związana z fizjologicznymi zmianami cyklu (np. PMS), ale często sygnalizuje poważniejsze schorzenia ginekologiczne.
- Endometrioza jest jedną z głównych przyczyn, a jej objawy często są mylone z rwą kulszową.
- Torbiele jajnika, zapalenie przydatków, mięśniaki macicy czy zrosty pooperacyjne to inne patologiczne źródła bólu.
- Pilna konsultacja lekarska jest konieczna przy nagłym, bardzo silnym bólu, gorączce, nietypowych krwawieniach czy problemach z wypróżnianiem.
- Diagnostyka obejmuje szczegółowy wywiad, badanie ginekologiczne, USG dopochwowe, a w razie potrzeby także rezonans magnetyczny.
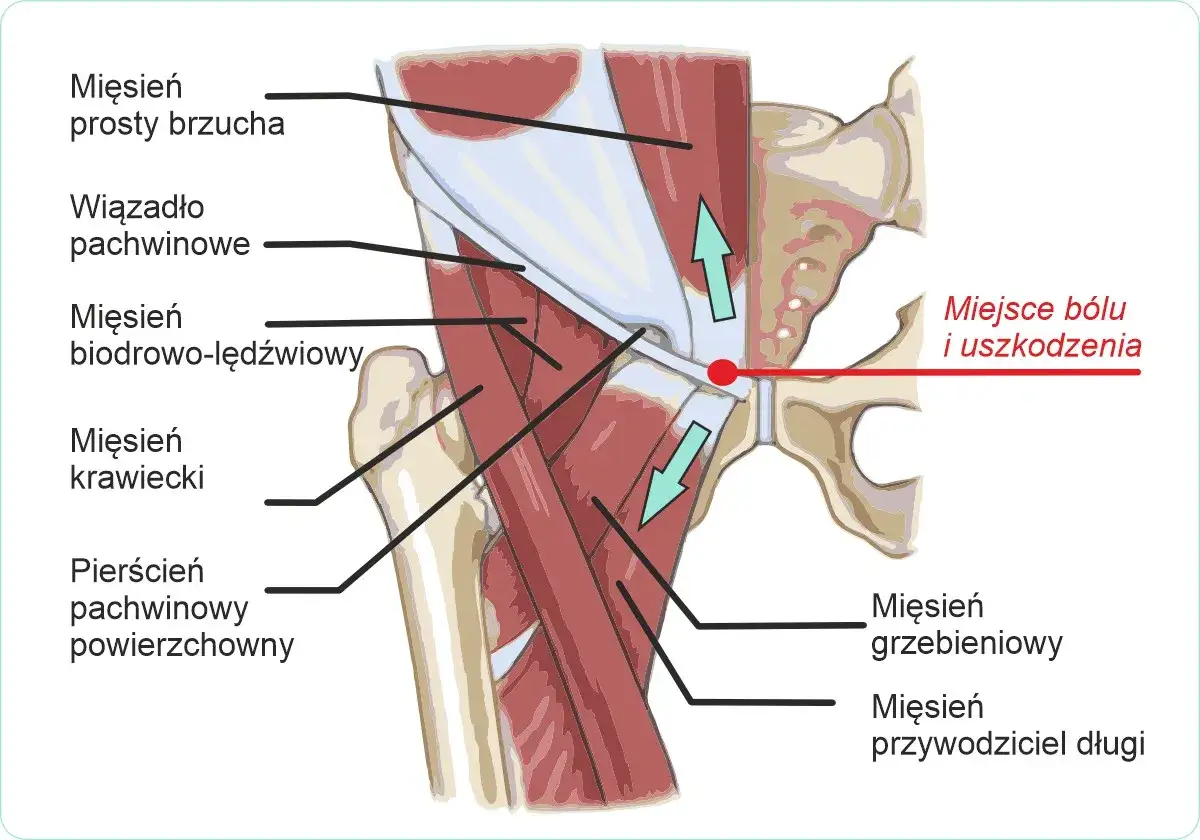
Anatomia bólu: dlaczego dolegliwość z miednicy promieniuje do nogi?
Zacznijmy od podstaw, czyli od zrozumienia, dlaczego ból z okolic jajnika w ogóle może być odczuwany w nodze. To zjawisko, nazywane bólem promieniującym lub rzutowanym, jest wynikiem złożonej sieci połączeń nerwowych w naszym ciele. Narządy miednicy mniejszej, takie jak jajniki czy macica, oraz kończyny dolne, są unerwione przez nerwy wychodzące z tego samego odcinka rdzenia kręgowego, tworząc tak zwany splot lędźwiowo-krzyżowy. Kiedy dochodzi do ucisku lub podrażnienia tych nerwów w miednicy, na przykład przez powiększony jajnik, mózg może interpretować ten sygnał jako pochodzący z odleglejszych części ciała, czyli właśnie z nogi.
Tajemnica wspólnego unerwienia: dlaczego mózg myli lokalizację bólu
Nasz mózg, choć niezwykle skomplikowany, czasami bywa „mylony” przez sygnały bólowe. Dzieje się tak, ponieważ nerwy czuciowe z narządów wewnętrznych (trzewne) i te z powłok ciała (somatyczne) wchodzą do rdzenia kręgowego na tym samym poziomie. Kiedy nerwy trzewne są podrażnione, mózg, który jest bardziej przyzwyczajony do interpretowania bólu z powłok ciała, przypisuje dolegliwość do obszaru skóry lub mięśni unerwianych przez te same segmenty rdzenia. To właśnie dlatego ból z jajnika może być odczuwany jako ból w udzie, pachwinie czy pośladku to po prostu błąd w interpretacji sygnału.
Ból rzutowany: kiedy nerw kulszowy i zasłonowy stają się posłańcami problemów ginekologicznych
W kontekście bólu promieniującego z miednicy do nogi, kluczową rolę odgrywają dwa ważne nerwy: nerw kulszowy i nerw zasłonowy. Nerw kulszowy, największy nerw w ludzkim ciele, odpowiada za unerwienie tylnej części uda i całej podudzia. Nerw zasłonowy natomiast unerwia wewnętrzną stronę uda. Kiedy w miednicy dochodzi do zmian patologicznych na przykład powiększony jajnik, torbiel, ogniska endometriozy czy zrosty mogą one mechanicznie uciskać lub drażnić te nerwy. W efekcie ból, który faktycznie pochodzi z jajnika, jest odczuwany jako dolegliwość wzdłuż przebiegu tych nerwów, manifestując się jako ból w udzie, pachwinie, a nawet promieniujący do pośladka.
Fizjologiczne przyczyny bólu przed miesiączką: czy to tylko trudne dni?
Zanim przejdziemy do poważniejszych schorzeń, warto zastanowić się nad fizjologicznymi przyczynami bólu. Wiele kobiet doświadcza różnego rodzaju dolegliwości przed miesiączką, a wahania hormonalne mogą znacząco wpływać na ogólne odczuwanie bólu. Choć ból jajnika promieniujący do nogi nie jest typowym objawem fizjologicznym, u niektórych pań może on być nasilony właśnie w tym okresie.
Zespół Napięcia Przedmiesiączkowego (PMS) w nietypowej odsłonie
Zespół Napięcia Przedmiesiączkowego (PMS) to kompleks objawów fizycznych i emocjonalnych, które pojawiają się cyklicznie w drugiej fazie cyklu menstruacyjnego. Chociaż najczęściej kojarzymy go z rozdrażnieniem, tkliwością piersi czy bólami głowy, to wahania hormonalne mogą prowadzić również do zatrzymywania wody w organizmie i obrzęków. Te obrzęki, szczególnie w obrębie miednicy, mogą zwiększać wrażliwość na ból i potencjalnie nasilać odczuwanie dolegliwości, które mogą promieniować do nogi. To taka "nietypowa" odsłona PMS, o której rzadziej się mówi, ale którą warto mieć na uwadze.
Hormonalna burza: jak wahania estrogenu i progesteronu wpływają na odczuwanie bólu
Przed miesiączką w organizmie kobiety dochodzi do prawdziwej "burzy" hormonalnej. Po owulacji poziom progesteronu wzrasta, a następnie, jeśli nie dojdzie do ciąży, gwałtownie spada tuż przed krwawieniem. Estrogen również podlega fluktuacjom. Te zmiany hormonalne mają szeroki wpływ na organizm. Mogą one prowadzić do zwiększonej wrażliwości na ból, a także do wspomnianego już zatrzymywania wody i obrzęków. Wzrost poziomu prostaglandyn, które są odpowiedzialne za skurcze macicy, również przyczynia się do odczuwania bólu. Wszystkie te czynniki mogą sprawić, że istniejące wcześniej, nawet niewielkie, podrażnienia nerwów w miednicy stają się bardziej odczuwalne i mogą promieniować do nogi.
Kiedy ból jest sygnałem alarmowym: choroby, które wymagają uwagi ginekologa
Niestety, ból jajnika promieniujący do nogi bywa również sygnałem poważniejszych schorzeń, które wymagają dokładnej diagnostyki ginekologicznej. W mojej praktyce często spotykam się z pacjentkami, które zmagają się z takimi dolegliwościami, a ich przyczyną są często choroby, które wymagają specjalistycznego podejścia. Przyjrzyjmy się im bliżej.
Endometrioza: cichy wróg nr 1, który może naśladować rwę kulszową
Endometrioza to jedna z najczęstszych, a jednocześnie najbardziej podstępnych przyczyn przewlekłego bólu miednicy, często promieniującego do nogi. Polega ona na obecności tkanki podobnej do błony śluzowej macicy (endometrium) poza jamą macicy na jajnikach (tworząc tzw. torbiele czekoladowe), więzadłach krzyżowo-macicznych, otrzewnej, a nawet na nerwach. Ogniska endometriozy reagują na cykl hormonalny, krwawiąc i powodując przewlekły stan zapalny, tworzenie się zrostów i blizn. Te zmiany mogą bezpośrednio naciekać lub drażnić nerwy splotu lędźwiowo-krzyżowego, prowadząc do bólu promieniującego do pleców, pośladka i nogi. Ból ten często nasila się przed i w trakcie miesiączki i bywa mylony z rwą kulszową, co opóźnia prawidłową diagnozę.
Torbiele na jajniku: czy powiększona zmiana może uciskać na nerwy?
Torbiele jajnika to często spotykane zmiany, które w większości przypadków są łagodne i bezobjawowe. Jednak większe torbiele, zwłaszcza te czynnościowe (np. pęcherzykowe, ciałka żółtego), mogą mechanicznie uciskać na sąsiednie struktury, w tym na nerwy. Taki ucisk może prowadzić do bólu w podbrzuszu, który może promieniować do pachwiny i nogi. Co więcej, nagły, ostry ból może świadczyć o pęknięciu torbieli lub, co jest stanem nagłym wymagającym natychmiastowej pomocy medycznej, o skręcie jajnika. W takich sytuacjach ból jest zazwyczaj bardzo silny i towarzyszą mu inne objawy, takie jak nudności czy wymioty.
Zapalenie przydatków (PID): jak infekcja w miednicy powoduje ból nogi
Zapalenie przydatków (PID Pelvic Inflammatory Disease) to stan zapalny obejmujący jajniki i jajowody, często spowodowany infekcją bakteryjną. W przebiegu PID dochodzi do obrzęku tkanek w miednicy, co może prowadzić do ucisku na nerwy i wywoływać ból promieniujący do nogi. Bólowi temu zazwyczaj towarzyszą inne, charakterystyczne objawy, takie jak gorączka, dreszcze, nietypowe upławy, ogólne złe samopoczucie, a także ból podczas stosunku czy oddawania moczu. Nieleczone zapalenie przydatków może prowadzić do poważnych konsekwencji, w tym do bezpłodności.
Mięśniaki macicy i zrosty pooperacyjne: ukryte źródła przewlekłego ucisku
Mięśniaki macicy to łagodne guzy, które rozwijają się w ścianie macicy. W zależności od ich lokalizacji i rozmiaru mogą powodować różnorodne objawy. Mięśniaki rosnące na tylnej ścianie macicy, zwłaszcza te duże, mogą uciskać na nerwy kręgosłupa lub te w miednicy, prowadząc do bólu promieniującego do pleców, pośladków i nóg. Innym źródłem przewlekłego bólu, który może promieniować, są zrosty pooperacyjne. Powstają one po przebytych operacjach ginekologicznych (np. cesarskie cięcie, usunięcie torbieli) lub po stanach zapalnych w miednicy. Zrosty to pasma tkanki łącznej, które mogą "sklejać" narządy, pociągać za unerwione tkanki i powodować przewlekły ból, który również może manifestować się w nodze.
Jak rozróżnić ból ginekologiczny od problemów z kręgosłupem?
Rozróżnienie bólu ginekologicznego od problemów ortopedycznych, takich jak rwa kulszowa czy dyskopatia, bywa wyzwaniem, nawet dla doświadczonych lekarzy. Jednak prawidłowe rozpoznanie jest kluczowe dla skutecznego leczenia. Jako specjalista, zawsze staram się dokładnie zebrać wywiad, aby móc odróżnić te dwie kategorie dolegliwości.
Zwróć uwagę na cykliczność: kluczowa wskazówka w domowej diagnostyce
Jedną z najważniejszych wskazówek w domowej diagnostyce jest cykliczność bólu i jego związek z cyklem menstruacyjnym. Ból ginekologiczny, zwłaszcza ten związany z endometriozą czy PMS, często nasila się przed miesiączką, w jej trakcie lub w okresie owulacji. Jeśli zauważasz, że ból w jajniku i nodze pojawia się regularnie w określonej fazie cyklu, jest to silny sygnał, że jego źródło leży w układzie rozrodczym. Ból ortopedyczny zazwyczaj nie ma takiego związku z cyklem hormonalnym.
Charakter bólu: czy jest tępy, kłujący, a może pulsujący?
Charakter bólu również może dostarczyć cennych informacji. Ból ginekologiczny jest często opisywany jako głęboki, tępy, rozlany, uciskający, zlokalizowany w miednicy, z promieniowaniem do pachwiny, uda lub pośladka. Może być pulsujący, zwłaszcza w przypadku stanów zapalnych. Natomiast ból ortopedyczny, np. rwa kulszowa, często jest ostry, kłujący, piekący, nasila się przy określonych ruchach (np. schylaniu się, siadaniu) i ma tendencję do promieniowania wzdłuż konkretnego pasma na nodze, często aż do stopy. Ważne jest, abyś spróbowała jak najdokładniej opisać lekarzowi, jak odczuwasz ten ból.
Objawy towarzyszące, których nie wolno przeoczyć: gorączka, wzdęcia, plamienia
Oprócz samego bólu, bardzo ważne są wszelkie towarzyszące mu objawy. Ich obecność może jednoznacznie wskazywać na problem ginekologiczny. Zwróć uwagę na:
- Gorączka i dreszcze.
- Nudności, wymioty.
- Nietypowe krwawienie lub plamienie z dróg rodnych.
- Problemy z oddawaniem moczu lub stolca (np. bolesne parcie, biegunki, zaparcia).
- Ból, który nie ustępuje po standardowych lekach przeciwbólowych.
Czerwone flagi: kiedy pilnie skonsultować się z lekarzem?
W większości przypadków ból jajnika promieniujący do nogi wymaga konsultacji ginekologicznej w trybie planowym. Istnieją jednak pewne objawy, które są sygnałem alarmowym i wymagają natychmiastowej reakcji wizyty na ostrym dyżurze lub pilnej konsultacji lekarskiej. Nie wolno ich lekceważyć, ponieważ mogą świadczyć o stanach zagrożenia zdrowia lub życia.
Lista objawów, które wymagają natychmiastowej reakcji
Jeśli doświadczasz któregokolwiek z poniższych objawów, nie zwlekaj i natychmiast poszukaj pomocy medycznej:
- Nagły, bardzo silny, przeszywający ból, który pojawił się niespodziewanie i jest nie do zniesienia.
- Gorączka i dreszcze, zwłaszcza jeśli towarzyszą im silne bóle w podbrzuszu.
- Nudności, wymioty, a także ogólne osłabienie i złe samopoczucie.
- Nietypowe krwawienie lub plamienie z dróg rodnych, zwłaszcza jeśli jest obfite lub pojawiło się poza okresem.
- Problemy z oddawaniem moczu lub stolca, takie jak niemożność oddania moczu, silny ból przy wypróżnianiu, krwawienie z odbytu.
- Ból, który nie ustępuje po standardowych lekach przeciwbólowych dostępnych bez recepty.
Jak przygotować się do wizyty, by jak najlepiej opisać swoje dolegliwości?
Dobre przygotowanie do wizyty u lekarza jest kluczowe dla postawienia trafnej diagnozy. Im więcej szczegółów będziesz w stanie podać, tym łatwiej będzie lekarzowi zrozumieć Twój problem. Oto kilka praktycznych wskazówek:
- Zapisz daty rozpoczęcia i zakończenia bólu, jego intensywność (np. w skali od 1 do 10) oraz charakter (tępy, kłujący, pulsujący).
- Zanotuj, czy ból jest związany z cyklem menstruacyjnym kiedy się pojawia, czy nasila się przed, w trakcie, czy po miesiączce.
- Wymień wszystkie objawy towarzyszące (np. gorączka, nudności, problemy z wypróżnianiem, nietypowe krwawienia).
- Przygotuj listę wszystkich przyjmowanych leków (również tych bez recepty) oraz przebytych operacji i chorób.
- Zastanów się, co łagodzi, a co nasila ból czy pomaga ciepły okład, leki przeciwbólowe, zmiana pozycji?
Ścieżka diagnostyczna: jak lekarz zdiagnozuje przyczynę bólu?
Kiedy zgłosisz się do mnie z bólem jajnika promieniującym do nogi, moim celem będzie dokładne ustalenie jego przyczyny. Proces diagnostyczny jest zazwyczaj wieloetapowy i obejmuje zarówno szczegółowy wywiad, badanie fizykalne, jak i badania obrazowe oraz laboratoryjne.
Kluczowa rola wywiadu i badania ginekologicznego
Pierwszym i często najważniejszym krokiem jest szczegółowy wywiad lekarski. Zapytam Cię o charakter bólu, jego lokalizację, intensywność, cykliczność, związek z miesiączką, a także o wszelkie objawy towarzyszące. Ważna jest również Twoja historia medyczna przebyte choroby, operacje, ciąże, stosowane metody antykoncepcji. Następnie przeprowadzę badanie ginekologiczne, które pozwala ocenić stan narządów rodnych, wykryć ewentualne nieprawidłowości, tkliwość czy powiększenie jajników.
USG dopochwowe: jak to badanie pozwala zajrzeć w głąb problemu
Po wywiadzie i badaniu ginekologicznym, kluczowym badaniem obrazowym jest zazwyczaj USG dopochwowe (transwaginalne). To badanie jest niezwykle precyzyjne i pozwala na dokładną ocenę jajników, macicy, jajowodów (jeśli są zmienione) oraz struktur otaczających. Dzięki niemu mogę wykryć obecność torbieli jajnika, mięśniaków macicy, ognisk endometriozy (zwłaszcza torbieli endometrialnych) czy cech stanu zapalnego w miednicy. Jest to nieinwazyjna i bezbolesna metoda, która dostarcza mnóstwo informacji.
Kiedy lekarz zleci dodatkowe badania: rezonans magnetyczny i badania krwi
W niektórych przypadkach, gdy USG dopochwowe nie daje jednoznacznej odpowiedzi lub gdy podejrzewam bardziej złożone schorzenia, mogę zlecić dodatkowe badania. Może to być rezonans magnetyczny (MRI) miednicy mniejszej, który oferuje jeszcze dokładniejszy obraz tkanek miękkich i jest szczególnie pomocny w diagnostyce zaawansowanej endometriozy czy mięśniaków. Zlecę również badania krwi, takie jak morfologia (aby ocenić ogólny stan zdrowia i ewentualną anemię), CRP (wskaźnik stanu zapalnego), a w uzasadnionych przypadkach także markery nowotworowe, np. CA-125, choć pamiętajmy, że podwyższony poziom CA-125 nie zawsze oznacza nowotwór i może być związany również z endometriozą czy stanami zapalnymi. W diagnostyce endometriozy "złotym standardem" jest laparoskopia diagnostyczna, która pozwala na bezpośrednie obejrzenie miednicy i pobranie próbek do badania histopatologicznego.
Przeczytaj również: Objawy żylaków nóg - jak je rozpoznać i uniknąć powikłań
Od diagnozy do leczenia: dostępne możliwości terapeutyczne
Po postawieniu diagnozy, wspólnie z Tobą ustalimy najlepszą ścieżkę leczenia. Możliwości terapeutyczne są różnorodne i zależą od przyczyny bólu, jego nasilenia, a także Twoich planów życiowych, w tym ewentualnych planów macierzyńskich.
Leczenie farmakologiczne: od leków przeciwbólowych po terapię hormonalną
W zależności od diagnozy, leczenie farmakologiczne może obejmować różne opcje. W przypadku łagodniejszych dolegliwości, zwłaszcza związanych z PMS, pomocne mogą być niesteroidowe leki przeciwzapalne (NLPZ), które łagodzą ból i zmniejszają stan zapalny. Jeśli przyczyną jest endometrioza, torbiele czynnościowe lub inne zaburzenia hormonalne, często stosuje się terapię hormonalną. Mogą to być tabletki antykoncepcyjne, progestageny, analogi GnRH, które mają na celu zahamowanie cyklu menstruacyjnego i zmniejszenie aktywności ognisk endometriozy lub zapobieganie powstawaniu torbieli.
Kiedy konieczna jest interwencja chirurgiczna?
Interwencja chirurgiczna staje się konieczna w sytuacjach, gdy leczenie farmakologiczne jest nieskuteczne, lub gdy mamy do czynienia z pilnymi stanami. Dotyczy to na przykład dużych torbieli jajnika, które grożą pęknięciem lub skrętem, zaawansowanej endometriozy z dużymi ogniskami lub zrostami, które powodują silny ból i zaburzają funkcjonowanie narządów, czy też objawowych mięśniaków macicy. W przypadku skrętu jajnika, operacja jest natychmiastowa i ma na celu uratowanie jajnika.
Rola fizjoterapii uroginekologicznej w łagodzeniu bólu
Warto pamiętać, że w leczeniu przewlekłego bólu miednicy, w tym bólu promieniującego, coraz większą rolę odgrywa fizjoterapia uroginekologiczna. Specjalistyczne ćwiczenia, techniki manualne i praca z mięśniami dna miednicy mogą znacząco przyczynić się do zmniejszenia napięcia, poprawy krążenia i złagodzenia dolegliwości bólowych. Jest to cenne uzupełnienie leczenia farmakologicznego i chirurgicznego, które wspiera proces zdrowienia i poprawia jakość życia pacjentek.